Hormontherapie der Wechseljahrbeschwerden
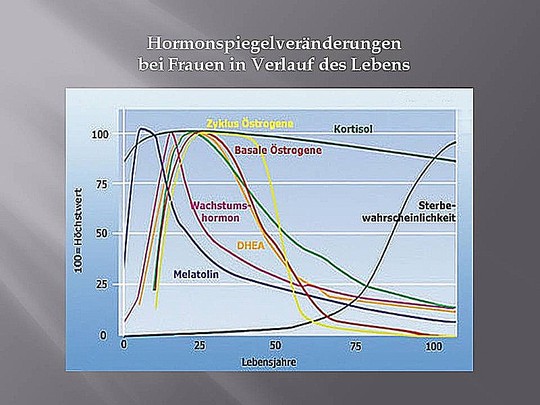
Die Wechseljahre der Frau, ist der Abschnitt in Ihren Leben, der einige Jahre dauert und mit dem Versicken der Fruchtbarkeit und einen Verlust an, dieser Phase typischer Hormonproduktion vieler Systeme und Drüsen, verbunden.
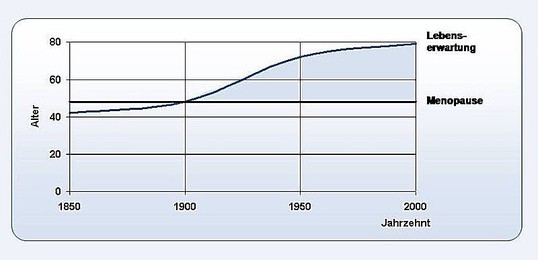
Wegen der gestiegenen Lebenserwartungszeit verbringen Frauen fast 30 Jahre Ihres Lebens in einer Hormonmangel Situation:
Mehr als 75 % der Frauen haben durch den rapiden Abfall der Estradiol Produktion Wechseljahrsymptome, 15 % in der schwersten Form.
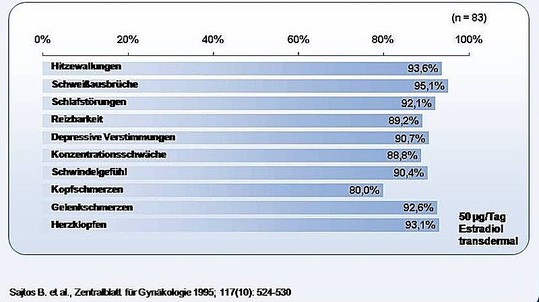
Die Wechseljahr - Beschwerden können umfassen:
Hitzewallungen und Nachtschweiß:
häufigstes Symptom
- Dauer: 30 sec bis 5 Minuten
- Vorkommen: 58% der klimakterischen Frauen
für mindestens 6 Jahre
Herzklopfen
Vaginale Beschwerden: Harnwegsinfekte
Ursache: pH-Wert-Veränderungen der Vagina
Flora verändert sich
Blutungsstörungen
Urologische Beschwerden:
Urin-Inkontinenz und Schmerzen bei Urinabgabe
Häufigkeit: 50%
Vaginal-Atrophie:
Große Anzahl hochempfindlicher Estradiol-Rezeptoren,Hormonmangel führt zu empfindlichen Störungen:
- Abnahme des Blutflusses
- Elastizitätsverlust
- Abnahme der Länge der Vagina
- Abnahme des Muskeltonus
- Abnahme der Sekretion/Befeuchtung
- pH-Abnahme der Flora
- Jukreiz
- erhöhte Infektanfälligkeit
Sexuelle Dysfunktion:
Sexuelle Aktivität: 45-54 Lj. 70 %
55-64 Lj. 60 %
Sexueller Dysfunktion: 42-88 % während Menopausenalter
Beeinträchtigung von Vigilanz/kognitiver Funktion:
Gedächtnis-Schwierigkeiten
Konzentrations-Schwierigkeiten
Beeinträchtigung von Wohlgefühl und Stimmungslage:
Depression, Angst und Panik-Attacken
Emotionale Instabilität, Stimmungsschwankungen
Innere Unruhe
Schlafstörungen
Kopfschmerzen
Gelenkschmerzen, Rückenschmerzen
Ein bereits niedrigst ersetzter Hormonmangel bessert diese Beschwerden in sehr hohen Maße:
Es gilt jedoch die Indikationen und die Kontraindikationen für die Hormonersatztherapie zu berücksichtigen:
Indikation für Hormonsubstitution ist das Klimakterischer Beschwerdekomplex
Therapiedauer: So lange wie nötig , eventuell Auslassversuche
Dosis: So wenig wie möglich, so viel wie nötig.
- Große interindividuelle Unterschiede!
- Keine Standard-Dosen, die mit Plasmaspiegeln korrelieren!
Dosis Anpassung entsprechend den Beschwerden der Patientin
Kontraindikationen für HRT:
Rezeptor-positives Mammakarzinom
Akute Venenthrombose/Thromboembolie
Akuter Myokardinfarkt
Akute Apoplexie
Nach Myokardinfarkt, Apoplexie und Thrombose/Embolie:
für mindestens 12 Monate keine HRT
Zusatznutzen der HRT:
Osteoporose:
Beginn innerhalb der ersten 5-10 Jahre nach der Menopause führt zu Aufrechterhalten der prämenopausalen Knochendichte.
Dosisabhängige Erhöhung der Knochendichte und Senkung der Fraktur-Rate durch orale und transdermale Therapie, Risikominderung für Frakturen 24 - 39 % bzw. je 6 % weniger Frakturen pro Jahr der
Anwendung
KHK:
Durch Estrogene Hemmung der Atherosklerose-Initiation bzw. positive Effekte bei frühen Stadien zu erwarten
(evtl. antagonisiert durch Gestagen).
- Bei bestehender ausgeprägter Atherosklerose durch Estrogene keine Hemmung der Progression
zu erwarten, hier Statine!
- Protektion bereits mit niedrigen Estrogendosen möglich.
- Höheres Infarktrisiko unter HRT besonders bei digitalisierten Patientinnen und bei bereits früheren Infarkten.
Erhöhtes Infarktrisiko bei Frauen mit APC-Resistenz und anderen
thrombophilen Erkrankungen.
- Allgemein hohes Infarktrisiko für Patientinnen mit Diabetes.
- Nach Infarkt keine HRT im 1. Jahr, danach nur bei strenger Indikationsstellung;
- Bei Infarkt unter HRT schrittweise Dosisreduktion,
evtl. Umstellung auf transdermale HRT.
Endometrium - Karzinom:
Kombinationstherapie Estrogene mit Gestagenen:
- RR bei Kombinationstherapie = 0,82 d.h. 18 % Risikosenkung
Darmkrebs:
Westliche Welt: Sterblichkeit am Kolorektal-Karzinom vergleichbar mit Mamma-Karzinom
- HRT senkt das Risiko für Kolorektal-Karzinom um 37 %
Ist die Indikation für die Hormonersatztherapie (HRT) gestellt und sind die Kontraindikationen ausgeschlossen, gilt es unter Berücksichtigung des
Applikationsweges (oral, durch die Haut), denn die Wirkung betreffend der Stoffwechselvorgänge und das Gerinnungssystem ist verschieden, auch die Dosisfindung
und die Entscheidung über die Art des Gestagens (deren Gabe bei erhaltenen Gebärmutter zwingend ist) zu treffen.
Auch der Wunsch der Patientin, ob unter der Therapie noch vaginale Blutungen auftreten sollen, ist zu berücksichtigen.
Oft wird bei der Aufklärung die Angst artikuliert, durch die Therapie Brustkrebs zu bekommen, an einem Herzinfarkt oder einer Lungenembolie zu erkranken.
Die Publikation der WHI-Studie aus der USA zur Primärprävention, die in Deutschland von der Ethikkommissionen der Ärztekammern niemals zugelassen worden wäre und extreme methodische Mängel
aufwies (49% der erfassten Frauen waren Raucherinnen, 33% waren stark übergewichtig mit einem BMI von über 30, 1,6% hatten schon einen Herzinfarkt gehabt u.s.w.) erziehlte diese ungünstige
Ergebnisse mit Risikoerhöhung für Schlaganfall von 1,2 - 1,5 fach.
Gesichert ist momentan eine Risikoerhöhung für das Auftreten des Brustkrebses nach länger als 7,1 Jahre dauernden Substitution, und dies stärker ausgeprägt, wenn nicht nur Estrogene, aber die Kombination der Erstrogene mit Progesteronabkömmlingen, angewandt wurden.
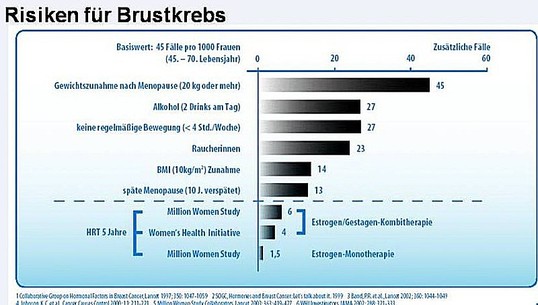
Ab dem 50 L.J. beträgt grundsätzlich das Lebenszeitrisiko für die Entwicklung des Brustkrebses 7%.
In Großteil der Studien wurde wiederum unter der Hormontherapie eine 20 - 30 % Senkung des Risikos an Brustkrebs zu versterben, nachgewiesen ( Nanda K. et al., Am J Obstet Gynecol 2002; 186: 325-334; 2 Vassilopoulou R. et al., Cancer 2002; 95: 1817-1826) .
Berücksichtigt man die bekannten s.g. Risikofaktoren für die Entwicklung des Brustkrebses, ohne dass genetische Faktoren getrennt als Korrektur einfliessen, gilt die gesunde Lebensführung ( Vermeidung von starken Übergewicht, Bewegungsmangel, erhöher Alkoholkonsum, Rauchen) und die regelmäßige Kontrolluntersuchung, sowie die Teilnahme an Mammografie - Screnning als die wichtigste Prävention.
Sollte die Therapie notwendig sein, ist diese so niedrig wie möglich zu dosieren und nur so lange, wie unerläßlich zu geben.
Aktuell ist für Frauenärzte bei der Entscheidung für oder gegen die Verordnung der Hormontherapie bei den danach fragenden Patientinnen die gültige, unter sehr hohen Qualitätsanforderungen für die wissenschaftliche Wertigkeit der bis Anfang 2008 vorhandenen Studien, gefasste, und von insgesammt 16 hochkaretig besetzten Fachgesellschaften verabschiedete S3 - Leitlinie zur HRT, die Sie bei Interesse unter der AWMF-Leitlinien Registernummer 015/062 nachlesen können ( http://leitlinien.net/ ), verbindlich.